多くの急性期病院にとって、2022年度(令和4年度)診療報酬改定は厳しい内容となりました。追い風と言えるのは、新設の急性期充実体制加算が算定できるほどの高度急性期病院と、感染防止対策向上加算の1,2が算定できる感染症対策の基幹病院くらいでしょう。
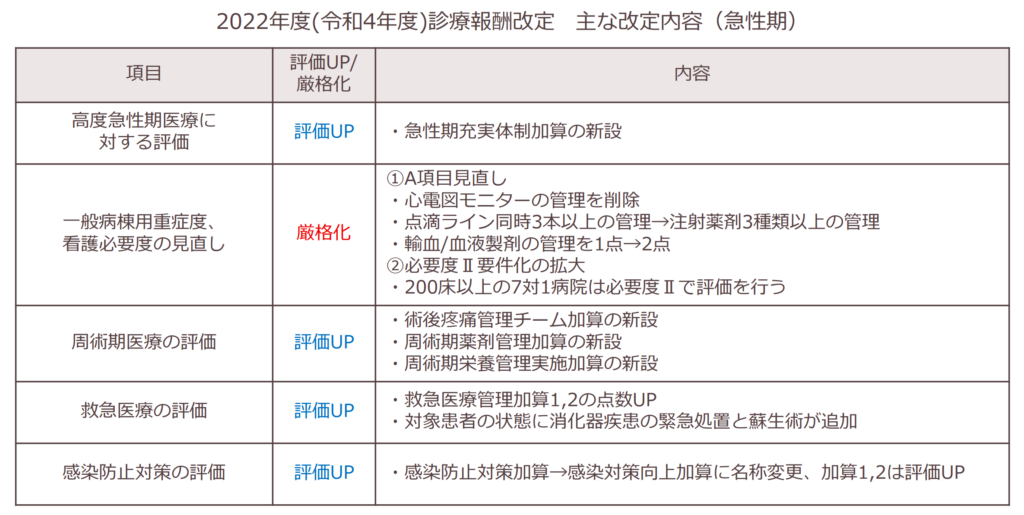
急性期は手術と救急の機能強化が必須
最も影響が大きいのが、一般病棟用の重症度、医療看護必要度の評価項目から「心電図モニターの管理」が外れたことです。国の改定前試算によると、今回の評価項目見直しによって14.2%の医療機関が基準を満たせなくなる見込みです(施設基準が旧制度と同じ場合。出典:令和4年1月12日中医協資料「総-3」)。
周術期医療や救急医療管理加算の評価がアップしたことからも、国は「急性期は手術と救急の役割を担うべき」というメッセージを鮮明にしています。
また、必要度ⅠとⅡで該当者割合の基準の差が3ポイントに広がり、200床以上で急性期一般入院料1を算定している病院は必要度Ⅱでの評価が要件化されました。まだ必要度Ⅰで評価している病院は、必要度Ⅱでの評価への移行を早めに実行しましょう。
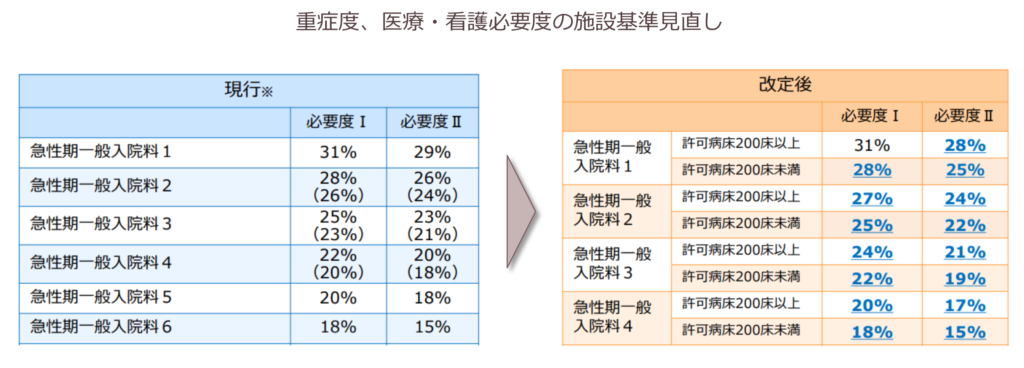
自病院の実績に応じた入院基本料の選択を
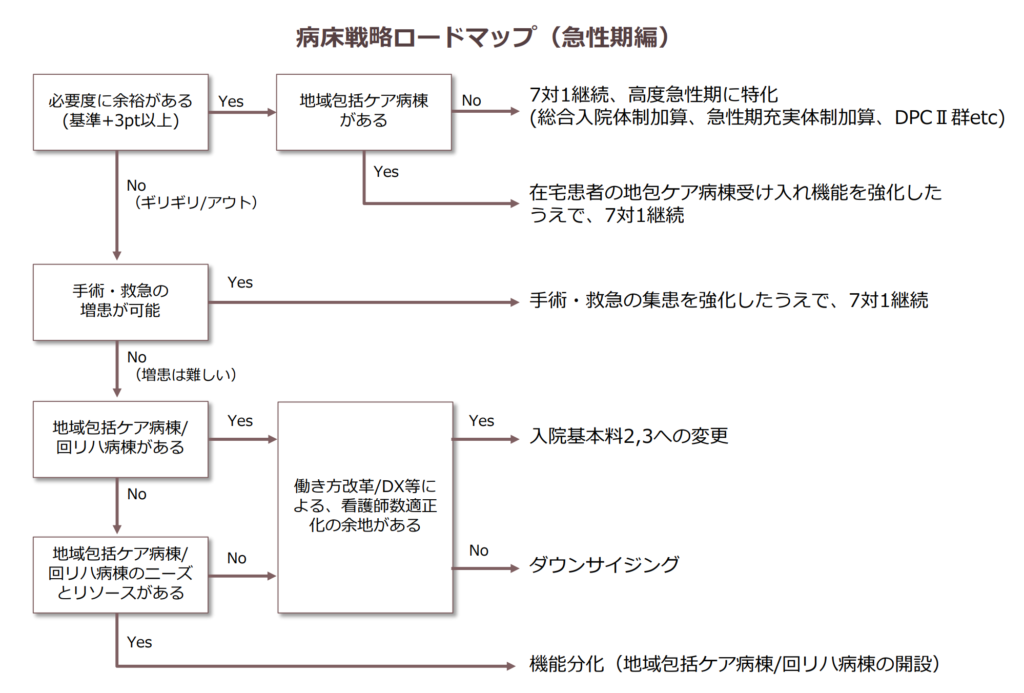
今後も7対1(急性期一般入院基本料1)病床数の適正化は進みます。そのため、これまでギリギリで7対1を維持してきて、手術・救急の増患にも限界を感じている病院は、自院の急性期病床の在り方を改めて考える必要があります。全体としては3つの方向性が考えられます。
- 機能分化する
一部の急性期病棟を地域包括ケア病棟や回復期リハビリテーション病棟に転換させることで、残った急性期病床の必要度を高め7対1を維持する戦略です。地域包括ケア病棟が新設された2014年度以降、一般的になった戦略です。しかし、既に地域包括ケア病棟を持っている病院も多く、今回の改定で厳格化された部分でもあるので、今からこの戦略を取るメリットは少ない可能性が高いでしょう。
- ダウンサイジングする
急性期病棟の稼働率が低い場合、病床数を減らして機能を集約することも考えられます。この時、各病棟から少しずつベッドを減らすより、病棟単位で閉じた方が、看護師の配置は容易になります。但し、収益面以外にも院内外のステークホルダーに与える影響が大きいため、慎重な検討が必要です。
- 急性期一般入院基本料2,3へ変更する
国が誘導しているのがこの戦略です。入院医療の評価は「個々の患者の状態に応じて、適切に医療資源が投入され、より効果的・効率的に質の高い入院医療が提供されることが望ましいこと」とされており、急性期においては、「自病院の重症度、医療・看護必要度の実績に応じた入院基本料を算定するべき」ということになります。
急性期一般入院基本料1を届け出ている病院が入院基本料2に変更した場合、稼働100床あたり年間約1,200万円の減収になります。一方で、看護師の雇用を100床あたり2名以上抑えることができるのであれば、全体としては増益となります。働き方改革やDX(デジタルトランスフォーメーション)と併せて検討する必要がありますが、今後の有力な選択肢になっていくでしょう。
今回の改定は急性期病院にとって厳しい内容ですが、逆にこれまでの戦略を見直し、成長につなげるチャンスでもあります。以下の「病床戦略ロードマップ(急性期編)」を参考に、自病院の方向性を改めて検討してください。
============================================
本記事に関してご質問やご相談がある場合は、こちらからお気軽にお問い合わせ下さい。初期診断は無料です。
https://costsouken.jp/magazine/contact/
コストサイエンス株式会社
https://costsouken.jp/healthcare/
============================================






